Existem dois tipos de doadores de órgãos, o doador em vida e o doador após ser diagnosticado com morte encefálica.
Doador em vida: Precisa ser uma pessoa em boas condições de saúde, estar em condições de doar o órgão ou tecido sem comprometer a sua própria saúde e aptidões vitais. O candidato a doador deverá realizar uma avaliação médica para afastar a possibilidade de doenças que comprometam sua saúde ou do receptor. Além disso, deve ser uma pessoa juridicamente capaz, pois a doação só pode ser feita com autorização judicial.
Doador pós morte encefálica: A morte encefálica é definida como “morte baseada na ausência de todas as funções neurológicas”, ou seja, é permanente é irreversível. Após diagnosticado com morte encefálica a pessoa não tem como mais “reviver” e assim, todos os outros órgãos ainda funcionam, possibilitando a doação. A morte encefálica só ocorre e é diagnosticada em pacientes hospitalizados que estejam respirando com ajuda de aparelhos (ou seja, pessoas que morrem fora do hospital não se enquadram nesse tipo de doação).

Pacientes com diagnóstico de tumores malignos (com algumas exceções), doença infecciosa grave aguda ou algumas doenças infecto-contagiosas. Existem outras condições que impedem a doação de órgãos, cuja decisão é feita de maneira muito cuidadosa pelas equipes de transplante.
O que é: A morte encefálica é estabelecida quando temos um paciente com perda completa e irreversível das funções cerebrais.
A morte encefálica é permanente e irreversível.
Como é diagnosticado: o paciente é conduzido a diversos exames médicos antes de ser diagnosticado com morte encefálica. Esses exames são baseados em sólidas e reconhecidas normas médicas e incluem exames clínicos, realizados duas vezes com intervalo de diversas horas, para asseguras um resultado exato e exames diagnósticos.
Não tem como um diagnóstico de morte encefálica ser “Alarme Falso” ou confundido com um coma. Uma pessoa que está em coma, está médica e legalmente viva, pode respirar sem aparelhos e/ou ter atividade cerebral e fluxo sanguíneo no cérebro. Já um paciente diagnosticado com morte encefálica não consegue mais realizar essas funções vitais.
O doador vivo pode doar um Rim, Medula Óssea (se compatível, feita por meio de aspiração óssea ou coleta de sangue); parte do fígado (em torno de 70%) e parte do pulmão (em situações excepcionais).
Já um único doador falecido pode salvas mais de oito vidas, podendo doar coração, pulmão, fígado, os rins, pâncreas, córneas, intestino, pele, ossos e válvulas cardíacas.

Será realizada coleta de sangue, para análise da presença de anticorpos do HIV, hepatite B e C, HTLV, sífilis, doença de Chagas, citomegalovírus e toxoplasmose, além dos exames gerais de avaliação do fígado e rins principalmente. Depois de realizadas todas as avaliações, o doador é encaminhado para a cirurgia de retirada de órgãos.

Após o preparo inicial da cirurgia são realizados os procedimentos para a retirada dos órgãos doados. Ao final, todo o cuidado é aplicado para a realização de adequada reconstituição do corpo, de acordo com a Lei n° 9.434/1997.
O corpo fica como antes, sem nenhuma deformidade (exceto uma cicatriz no abdome) não havendo a necessidade de sepultamentos especiais. O doador poderá ser velado e sepultado normalmente.

Após efetivada a doação, a Central de Transplantes do Estado é comunicada e através do seu registro de lista de espera são selecionados os receptores mais compatíveis.
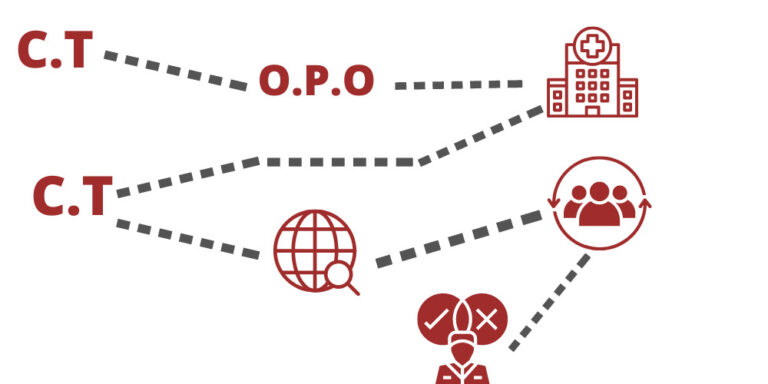
A Central de Notificação, Captação e Distribuição de Órgãos (Central de Transplantes) é notificada e repassa a informação para uma Organização de Procura de Órgão (OPO) da região. A OPO se dirige ao hospital e examina o doador, revendo a história clínica, os antecedentes médicos e os exames laboratoriais. A viabilidade dos órgãos é avaliada, bem como a sorologia para afastar doenças infecciosas e a compatibilidade com prováveis receptores.
A OPO informa a Central de Transplantes, que emite uma lista de receptores inscritos, compatíveis com o doador. No caso de transplante de rins, deve-se fazer ainda uma nova seleção por compatibilidade imunológica ou histológica. A central, então, informa a equipe de transplante e o paciente receptor nomeado. Cabe à equipe médica decidir sobre a utilização ou não do órgão.
Para entrar na lista de espera de transplante, o médico do paciente precisa cadastrá-lo na lista única. Os receptores (pacientes que estão na fila) são separados de acordo com as necessidades e conforme o órgão que necessita, tipos sanguíneos e outras especificações técnicas.
Esse sistema de lista única tem ordem cronológica de inscrição, sendo os receptores selecionados desse modo, em função da gravidade ou compatibilidade sanguínea e genética com o doador. Porém, a distribuição de órgãos depende de outros critérios além do tempo na fila (os critérios variam de acordo com o órgão a ser transplantado e suas devidas necessidades)
Os critérios de desempate são diferentes de acordo com o tipo de órgão ou tecido; a Gravidade é motivo de priorização ou de atribuição de situação especial.
Obs: crianças têm prioridade quando o doador é criança ou quando estão concorrendo com adultos.
O transporte de órgãos é uma corrida contra o tempo e é o tempo de isquemia (tempo que o órgão dura após ser retirado do corpo humano) que determina o meio de transporte, que pode ser feito tanto de carro como avião.
O transporte precisa ser feito em uma caixa térmica que mantenha temperaturas entre 2ºC a 8°C.

Não há nenhum custo para a família quanto à doação de órgãos e tecidos, como também não há nenhum ganho material.
Os riscos corridos pós transplante são de infecções, mas estas mesmas que podem se desenvolver em qualquer pessoa se recuperando de uma cirurgia, como infecções no local de cirurgia ou no órgão transplantado, pneumonia e infecções no trato urinário.
Sendo um pouco mais delicado esse processo, os receptores de transplante também correm o risco de infecções anormais (oportunistas) que afetam principalmente os indivíduos com o sistema imunológico enfraquecido.
Visto isso, a maioria dos indivíduos toma fármacos antimicrobiano, após o transplante, para ajudar a evitar as infecções. O risco de infecção retorna ao nível anterior ao do transplante em cerca de 80% dos indivíduos, depois de 6 meses.




Temos a grata satisfação de anunciar que, a partir do mês de janeiro de 2025, todos os
nossos associados, terão, automaticamente, sua inscrição realizada na The
Transplantation Society (TTS), sem qualquer custo adicional, assim que quitar sua
anuidade.
Assim sendo, alertamos a todos que mantenham sua anuidade em dia, para que possam
desfrutar desse excelente benefício, cujas vantagens estão descritas abaixo:
Quanto aos novos associados, também terão esse direito, tão logo realizem sua inscrição
como associado da ABTO.
É um privilégio para nós, poder favorecer a quem nos privilegia.
A Diretoria
ABTO